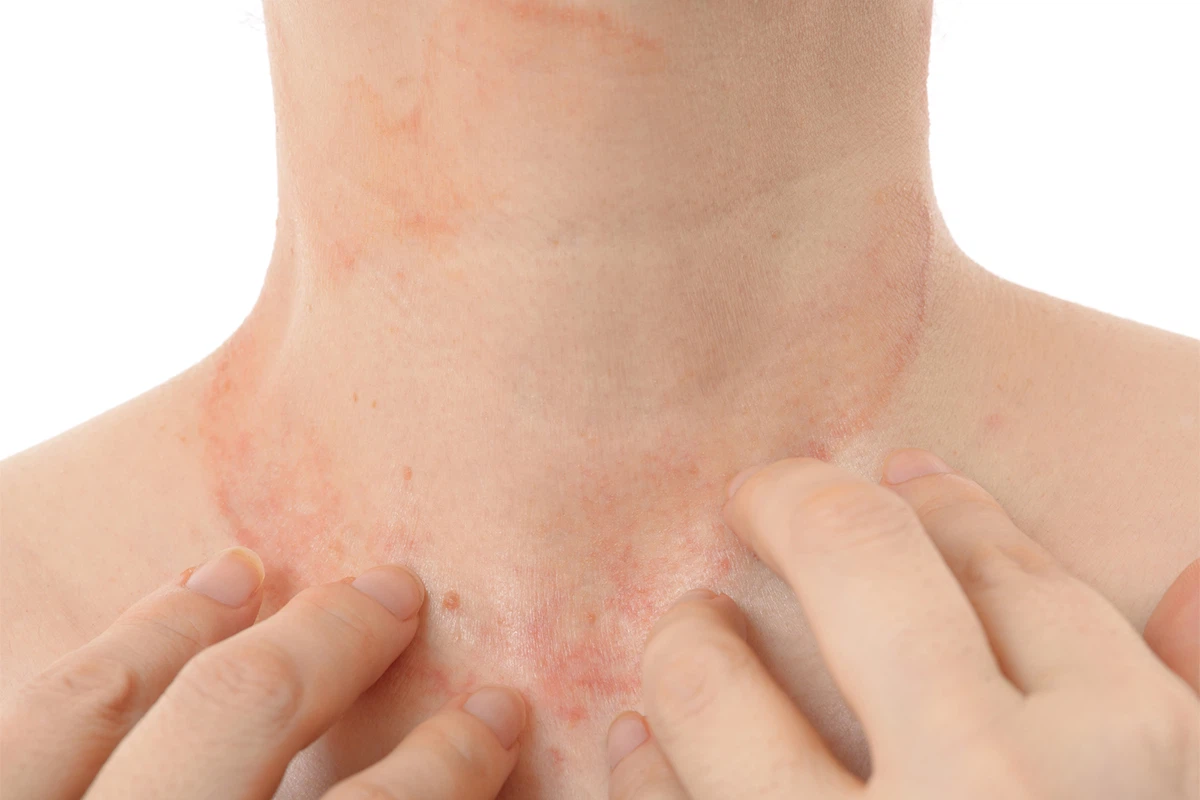
薬疹(やくしん)とは
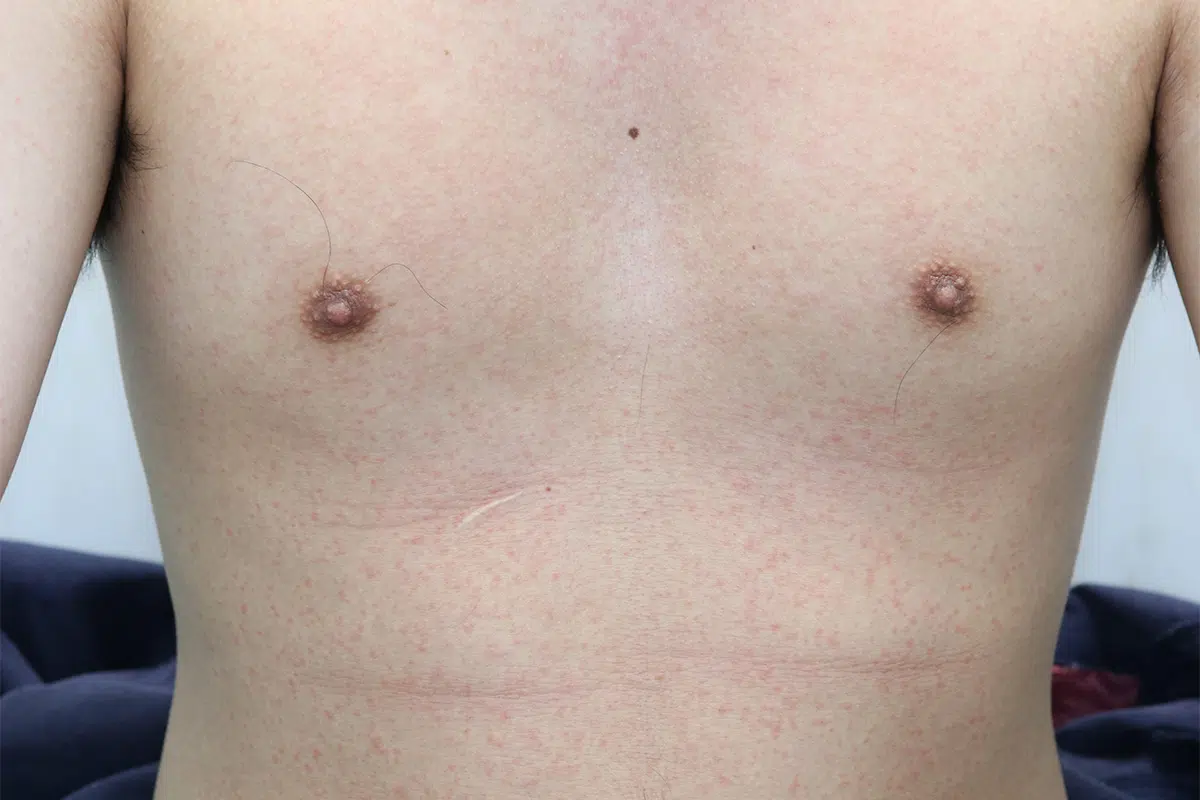
体内に摂取された薬剤やその代謝産物によって、皮膚や粘膜に発疹をきたしたものです。
原因薬剤によって特徴的な皮膚病変を形成し診断確定につながることもありますが、逆に薬疹はあらゆる皮膚病変をとりうるため、どのような皮膚病変をみたときでも常に薬疹を考慮する必要があります。写真はペニシリン系薬による播種状紅斑丘疹型。
原因
薬疹の多くは薬剤に対するアレルギー反応によって起こります。免疫が薬剤またはその代謝産物を異物と認識し、皮膚症状を引き起こします。どんな薬剤でも起こりえますが、代表的な原因薬剤には以下があります。
- 抗生物質(ペニシリン系、セフェム系など)
- 解熱鎮痛薬(NSAIDsなど)
- 抗てんかん薬
- 高尿酸血症治療薬
- 糖尿病薬
- 漢方薬・健康食品
初回投与でも起こることがありますが、過去に使用歴がある薬で再投与時に発症しやすいのが特徴です。
症状
症状は多彩で、薬を使い始めて5日~2週間前後で出ることが多いですが、降圧薬などでは数週間~数カ月,時に数年後に感作(アレルギー体質)が成立して発症することもあります。
代表的な皮膚症状
- 赤い斑点や盛り上がり(紅斑、丘疹)
- 全身に広がる発疹
- かゆみ
- じんましん様の膨疹
発疹型による分類
軽度〜中等症の薬疹
- 播種状紅斑丘疹型
最も頻度の高い発疹型であり、全身に紅斑・丘疹が多発します。様々な薬剤で起こりますが、抗生剤で起こる薬疹の多くはこのタイプです。
ペニシリン系薬による播種状紅斑丘疹型 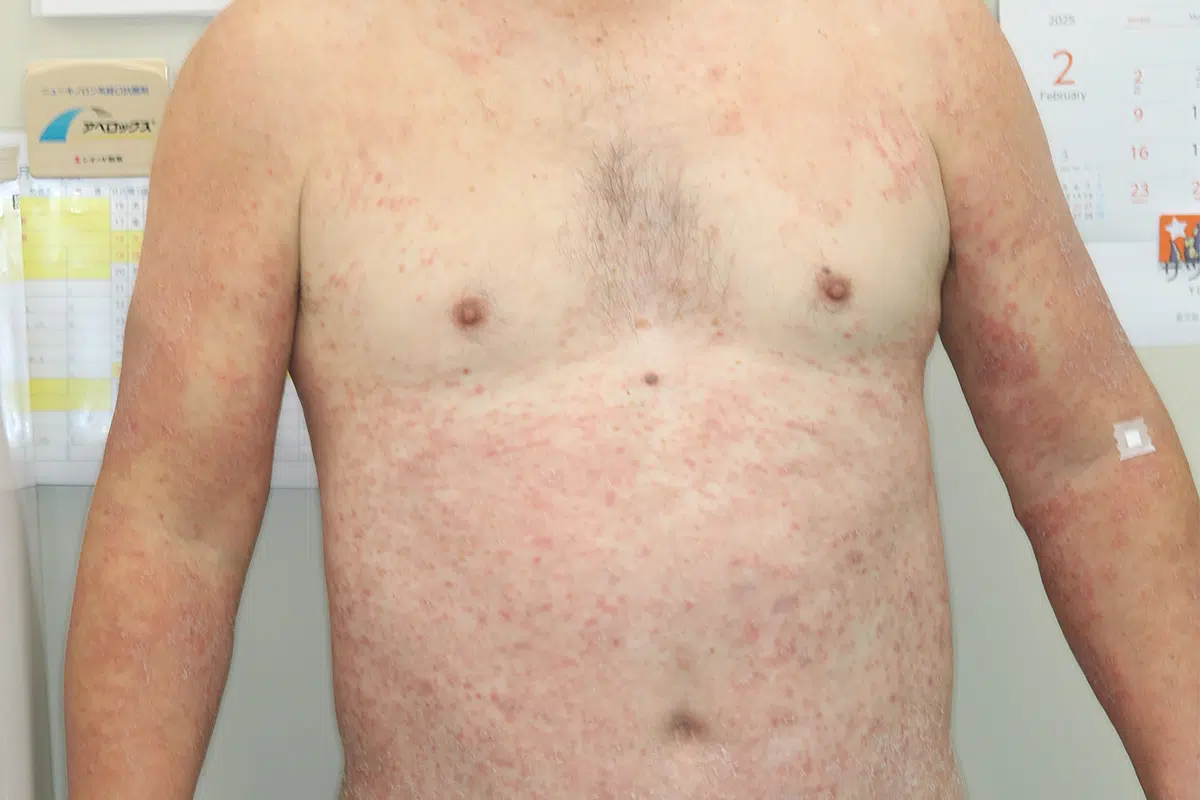
高脂血症薬による播種状紅斑丘疹型 -
多形紅斑型
2番目に多い発疹型で、体幹や四肢に、1〜3cm程度の円形でやや隆起した、中心部が暗赤色または水疱となる紅斑、いわゆる標的(ターゲット)病変がみられます。遠心性に拡大し融合する場合も多いです。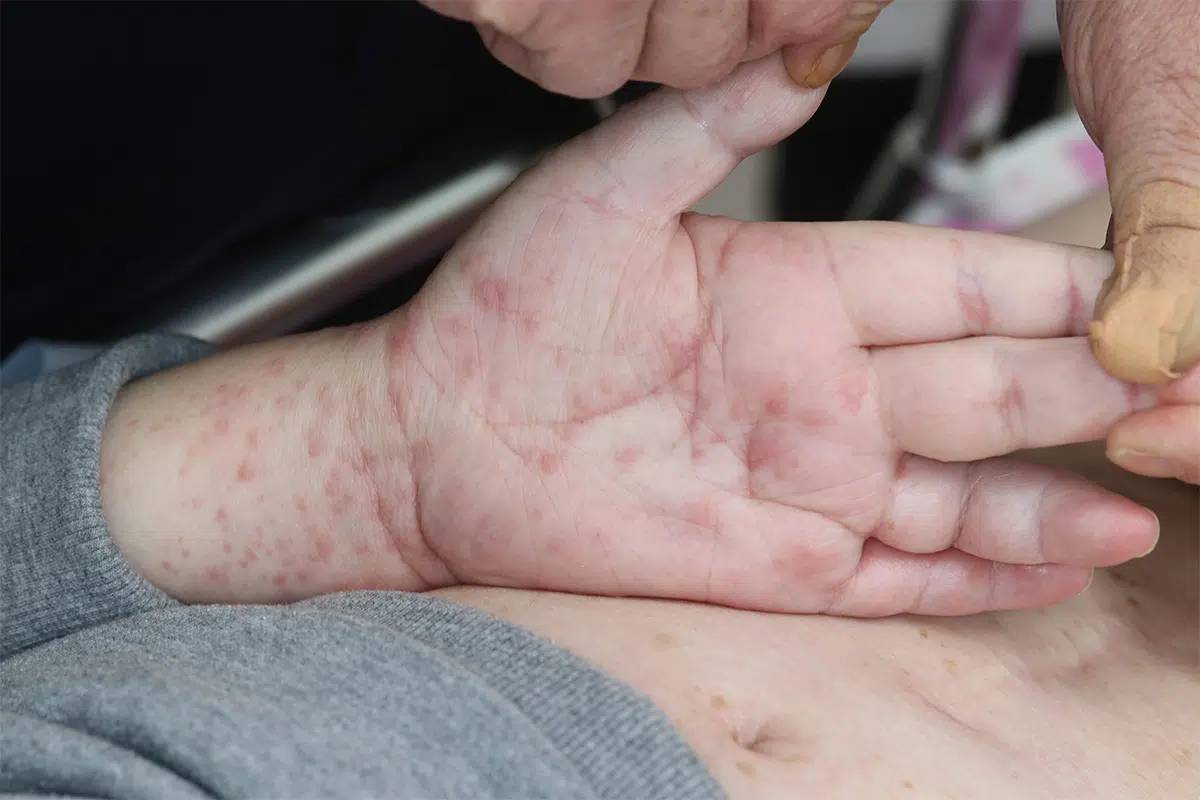
胃潰瘍薬による多型紅斑型(中央に水疱をもつ紅斑が多発) 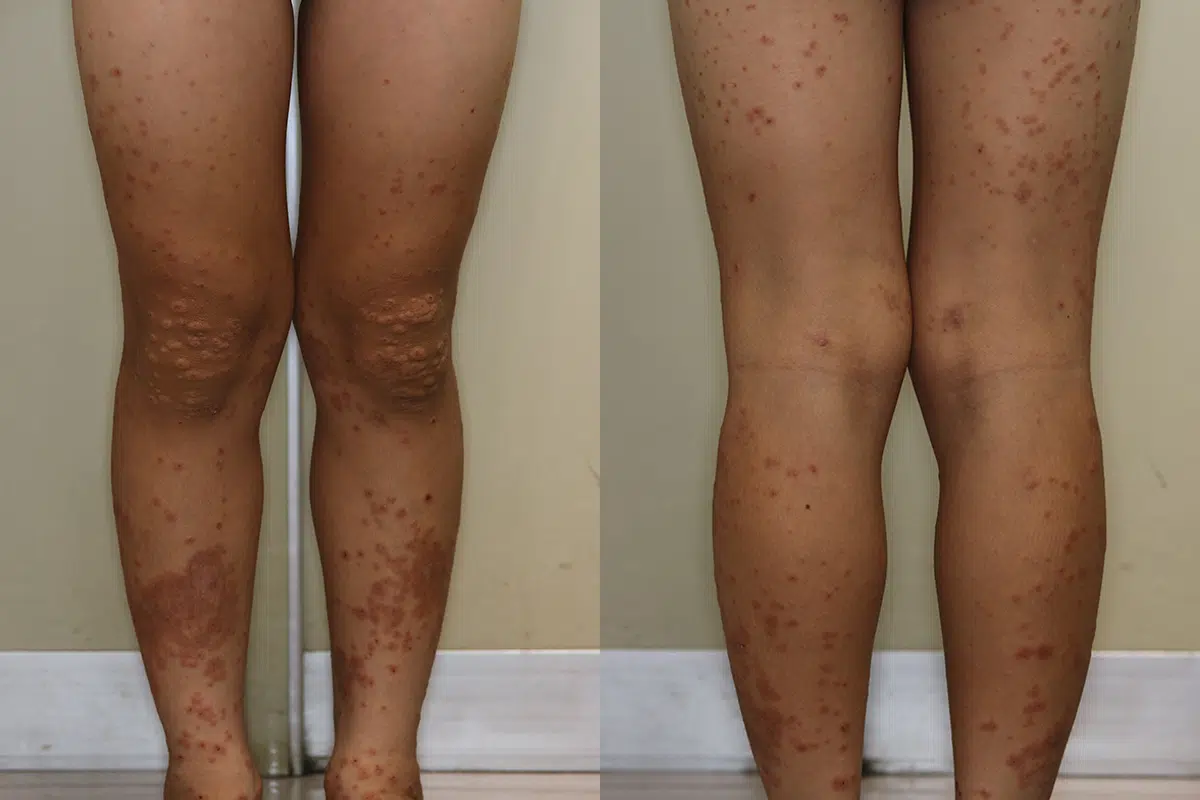
低亜鉛血症薬による多型紅斑型(小さなターゲット状紅斑が多発) 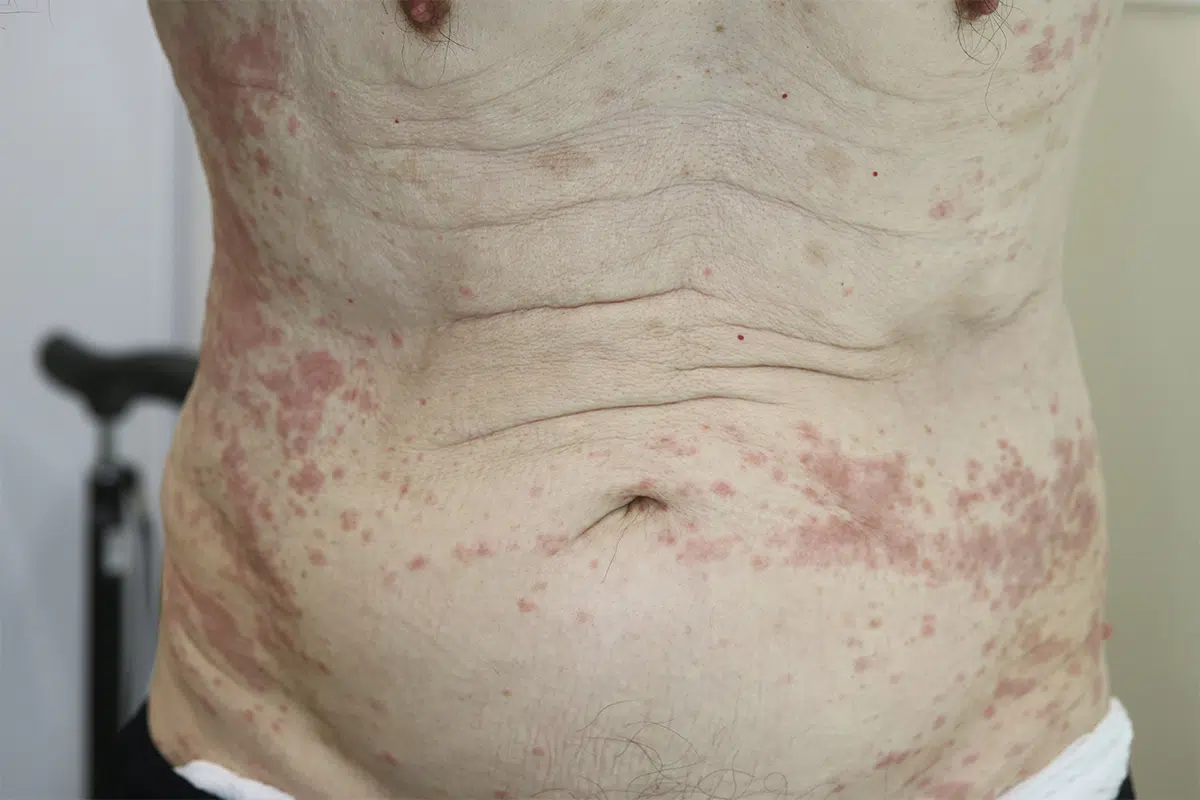
睡眠導入剤による多型紅斑型(紅斑が融合し局面を形成) - じんま疹型
-
扁平苔癬型
高血圧薬によるものが多い発疹型ですが、飲み始めて、皮疹が出現するまでに、比較的長期間を要する(半年~数年して薬疹がでる)こともあるため、薬疹であると認識していない場合もあります。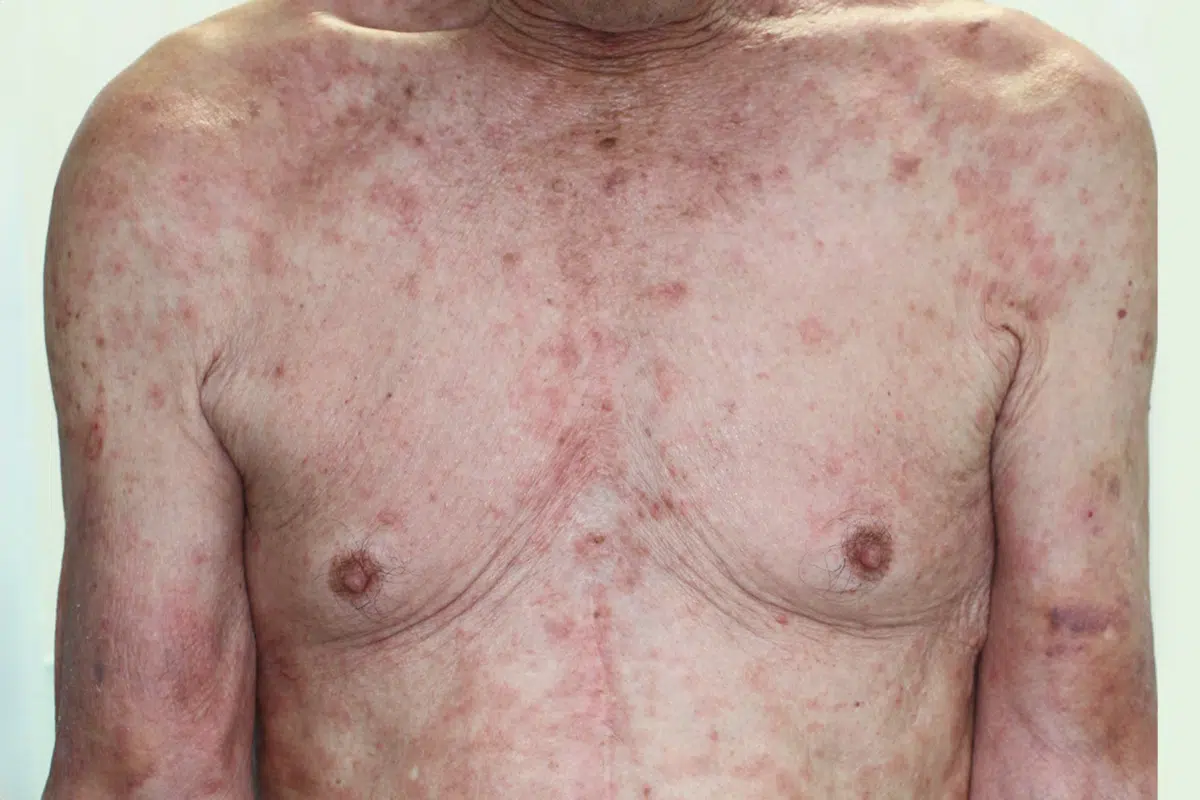
降圧剤による扁平苔癬型(罹病期間が長く外用剤の副作用も併発) 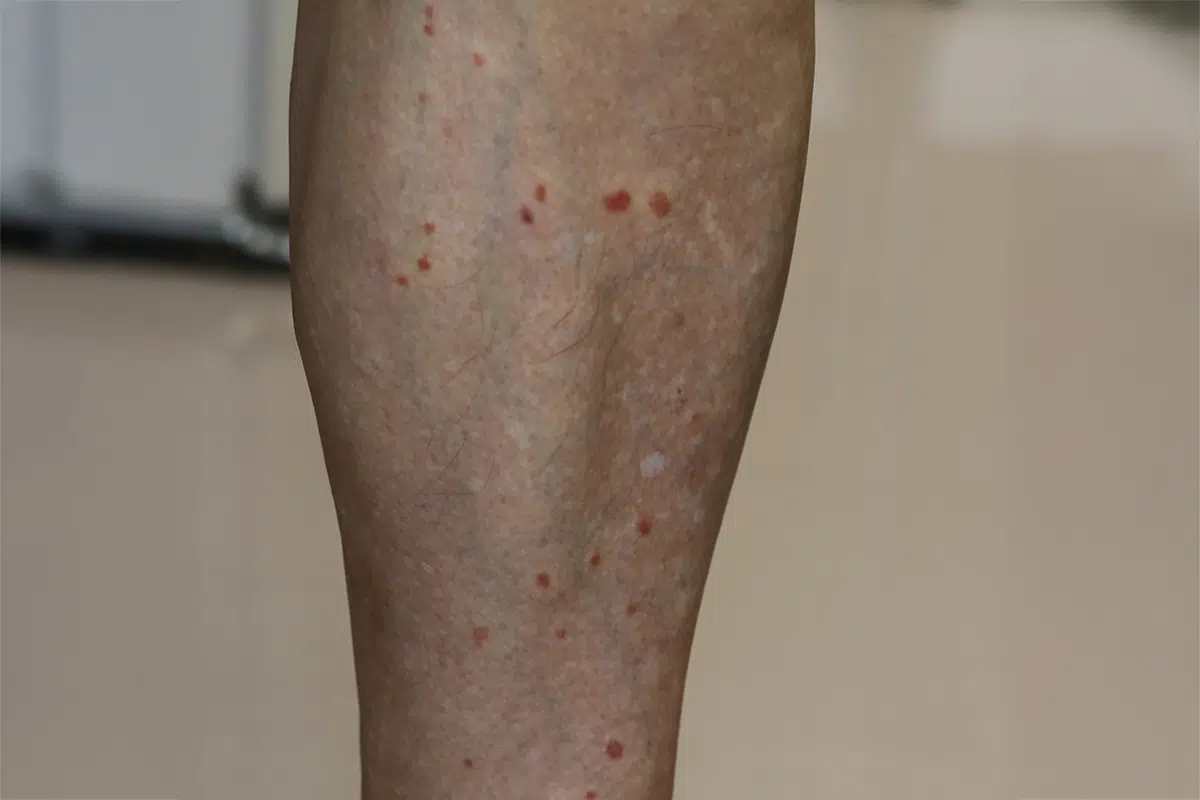
降圧剤(ACE阻害薬)による扁平苔癬型 -
光線過敏型
顔面・頸部・上肢などの日光が当たる部位に限って皮疹が出現する発疹型で、降圧剤や利尿薬などが原因として多いです。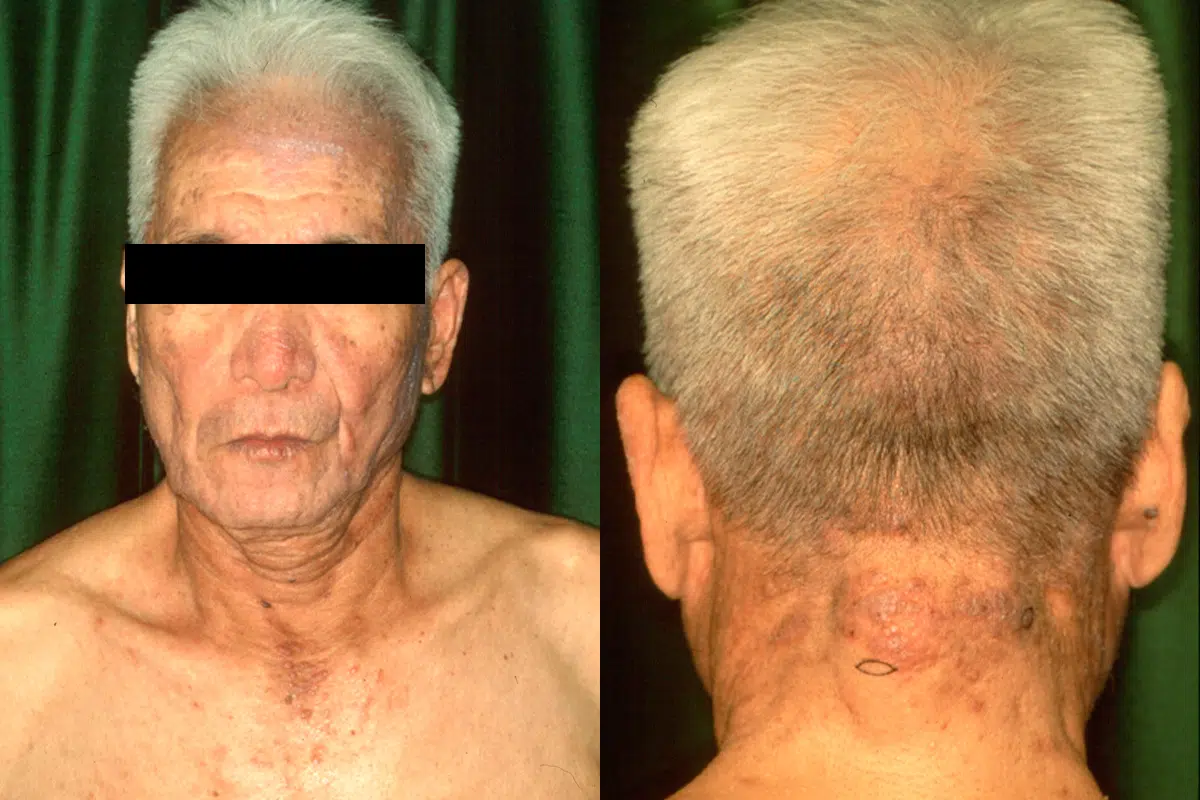
利尿薬による光線過敏型 -
乾癬型
-
湿疹型
-
紫斑型
-
紅皮症型
-
固定薬疹型
解熱鎮痛薬や感冒薬などによって起こる場合が多い発疹型です。同じ部位に繰り返すのが特徴であり、繰り返すたびに症状は強くなっていきます。水疱を形成する場合もあります。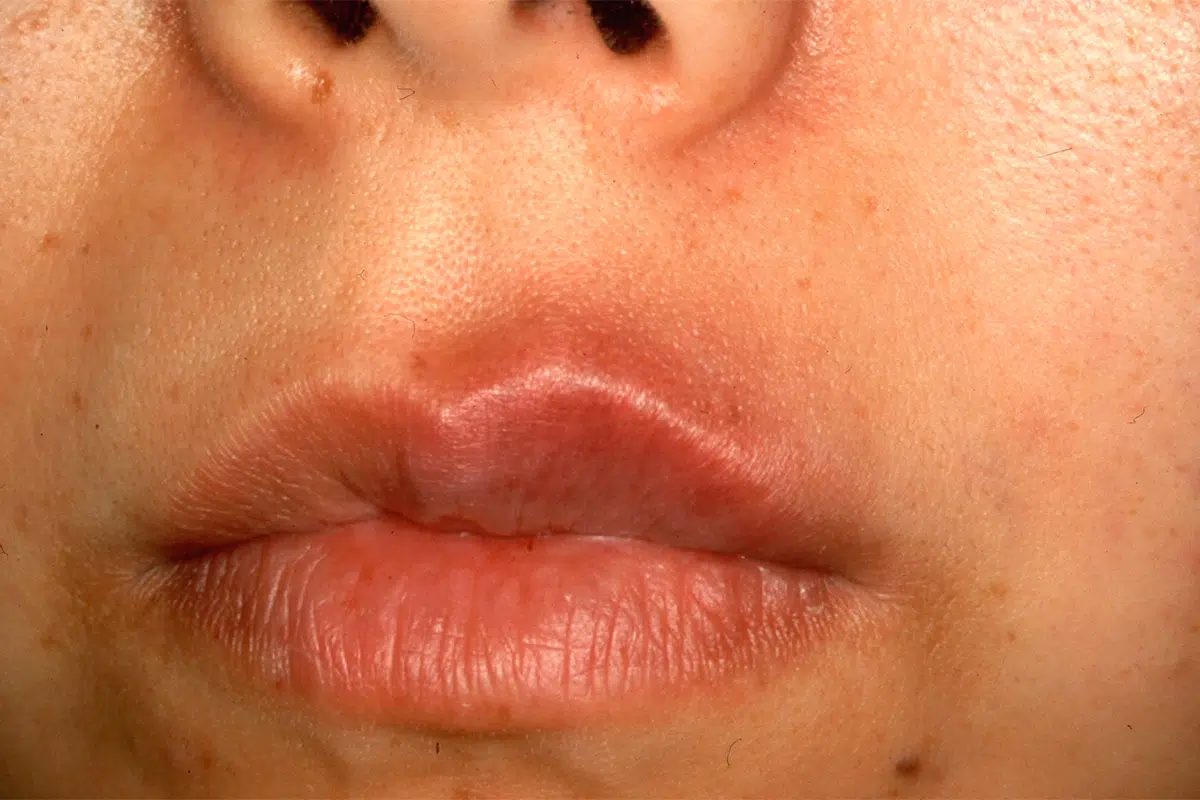
鎮痛薬(NSAIDs)による固定薬疹型
重症薬疹
以下の4つは重症薬疹とされ、高熱(38.0℃以上)、全身の紅斑・水疱、粘膜(目・口・陰部)のびらん、膿疱(急性汎発性発疹性膿疱症の場合)を伴ない、リンパ節腫脹(DIHSの場合)、肝臓や腎臓などのほかの臓器にも障害が及ぶ緊急性を要する病型です。早期の診断と入院治療が必要となります。
-
急性汎発性発疹性膿疱症
-
スティーブンス・ジョンソン症候群(Stevens-Johnson syndrome:SJS)
-
中毒性表皮壊死症(toxic epidermal necrosis:TEN)
全身の紅斑に加え10%以上の水疱・びらんが見られ、まるで重症の熱傷(やけど)のような状態になる。38℃以上の高熱、全身の倦怠感、口腔、唇、眼、外陰部の粘膜に強いびらん・痛みを伴う。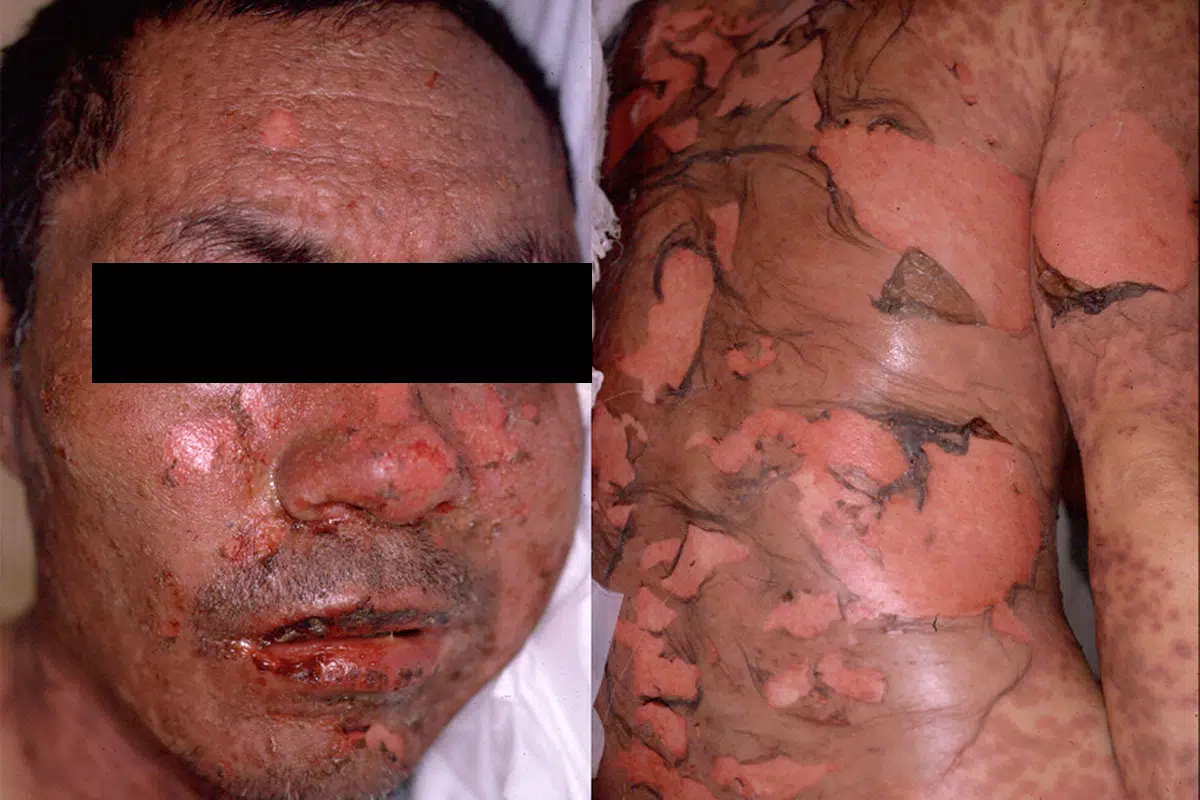
抗てんかん薬によるTEN型 -
薬剤性過敏症症候群(drug-induced hypersensitivity syndrome,DIHS)
診断・検査・治療
薬疹の治療で最も重要なのは疑われる薬剤を速やかに中止することです。症状に応じて抗ヒスタミン薬やステロイド外用・内服療法を行います。
重症例では速やかに入院治療可能な専門医療機関と連携します。
問診
現在服用しているすべてのお薬(処方薬・市販薬・漢方薬・サプリメントを含みます)について、薬を飲み始めた時期、変更した時期、発疹が出始めた時期と経過、過去に薬で皮疹が出たことがあるかなどを詳しくお伺いします。
皮膚の診察
皮疹の形や広がり方、色調、粘膜症状の有無などを確認します。
血液検査
症状や経過によっては、血液検査を行います。炎症の程度、好酸球の増加、肝機能・腎機能への影響の有無などを確認し、重症度の評価や全身への影響を調べます。
皮膚生検(必要な場合)
診断が難しい場合や、他の皮膚疾患との鑑別が必要な場合には、皮膚の一部を採取して顕微鏡で調べる皮膚生検を行うことがあります。
アレルギー検査
DLST(drug lymphocyte stimulating test:薬剤リンパ球刺激試験)は、採血のみで行える検査で、患者さんへの身体的な負担が比較的少ないという特徴があります。服用している薬剤を持ってきていただき、患者さんの血液中のリンパ球が特定の薬剤に反応するかどうかを調べ、薬疹との関連を評価します。
安全に実施できる検査で、原因薬剤を推定する参考情報として有用です。
一方で、DLSTは陽性でも必ずしも原因薬剤とは限らない、陰性でも薬疹を完全に否定できるわけではない、という性質があります。そのため、当院ではDLSTの結果だけで判断せず、問診・皮膚所見・経過と組み合わせて総合的に評価します。
このほかに、パッチテスト(皮膚に薬剤を貼って反応を見る検査)、内服誘発試験(実際に薬を服用して反応を見る検査)などがありますが、これらは症状の重さやリスクを考慮し、慎重に適応を判断します。
当院が大切にしていること
薬疹を皮膚科診療における重要な疾患の一つとして位置づけ、診断・治療に注力しています。
薬疹の対応は、「皮膚科だけで完結するもの」ではありません。処方医の先生を尊重し情報を共有し連携しながら安全な治療につなげることを大切にしています。
患者さんにとって、皮膚症状の改善と、全身の治療の両立が最も重要だからです。
患者さまへ
薬疹が疑われた場合でも、自己判断でお薬を中止する必要はありません。当院では、必要な情報を整理したうえで、かかりつけ医や処方医の先生と連携しながら対応しますので、安心してご相談ください。
検査で原因薬剤が疑われた場合は、処方された先生へ結果をお伝えし、安全に治療を続けるための調整をお願いしています。「なかなか治らない」と感じたときこそ、原因を一緒に考えることが大切です。
気になる症状があれば、どうぞご相談ください。